流産しないか心配…流産の種類と妊娠時期別の流産が起こる原因

赤ちゃんを待ち望んいた女性の中には、妊娠すると喜びともに不安を抱えている方もいます。出産自体の不安と「出産まで妊娠を継続できるか」という不安もあります。
日本では10~15%くらいの人が流産を経験しており、流産は決して珍しいことではありません。
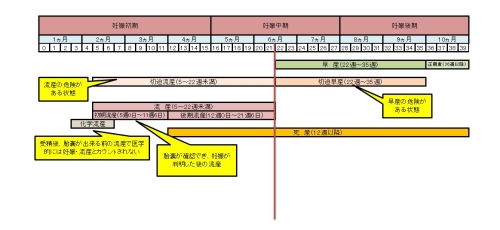
流産は時期別に初期流産(12週未満)と後期流産(13週~22週)に分けられます。時期別に起こりやすい流産の状態について説明をします。
この記事の目次
流産とはどんな状態のことを指す?流産の種類と定義
流産は妊娠22週未満(妊娠21週6日以内)に何らかの理由で、妊娠を継続できなくなったことを言います。
妊娠中期後半(妊娠22週以降)から妊娠後期中頃(妊娠35週まで)の間に、妊娠が継続できなくなった場合は、早産(赤ちゃんが死亡している場合は死産)と呼ばれます。
流産・早産の時期については下記の図を参考にしてください。
【自然流産】流産段階別の分類と概要
流産には人工流産と自然流産の2種類があり、自然流産のことを一般的には「流産」、人工流産の事を「人工妊娠中絶」と呼ばれています。
最初に自然流産の分類と概要について説明します。流産は段階と状態で呼び方が分かれています。
- 繋留(稽留)流産(けいりゅうりゅうざん)
- 赤ちゃんの心拍確認が出来ず、胎児死亡が確認されていますが、出血など流産の症状が始まっていない状態を言います。
- 進行流産
- 子宮が収縮を開始し出血や腹痛を伴い、胎嚢が押し出されてきている状態で、妊娠を継続することはできません。
- 不全流産
- 胎児や胎嚢の一部がお腹の中に残っている状態を言います。この場合は、手術でお腹の中に残ったものを取り出す必要があります。
- 完全流産
- 胎児や滞納のすべてが子宮の中からなくなった状態を言います。
▼繋留(稽留)流産についてはコチラも参考にしてみて!
▼進行流産についてはコチラも参考にしてみて!
【化学流産】胎嚢(たいのう)確認が出来る前の流産
血液検査や妊娠検査薬での検査で陽性と出ても、胆嚢が確認できていない状態を生化学的妊娠と言い、この段階で流産した場合を化学流産(生化学的流産)と言います。
妊娠4週後半から5週頃以降に、超音波検査で胆嚢が確認されると臨床的妊娠としてカウントされます。
そのため、反復流産や習慣流産と診断をする際に、生化学的妊娠は妊娠、流産とカウントされません。
▼化学流産についてはコチラも参考にしてみて!
【切迫流産】流産の危険はあるが流産ではない
切迫流産は流産という名前がついていますが、流産ではありません。流産の危険が迫っているという理由で切迫流産と名付けられています。
妊娠22週未満に出血や腹部の痛みなど流産の危険がある状態ですが、子宮口も開いておらず妊娠の継続が可能な状態を言います。
妊娠22週以降は赤ちゃんが母体外で生存できる可能性があるため、切迫早産と呼ばれています。
▼切迫流産の主な原因についてはコチラも参考にしてみて!
【反復流産と習慣流産】流産を繰り返す状態
流産を何度も繰り返す事を反復流産や習慣流産とよばれ、その原因の95%以上はまだ分かっていません。
- 反復流産…流産が2回続いた状態
- 習慣流産…流産を3回以上繰り返している状態
習慣流産は不育症とほぼ同じ意味で使われています。
- 不育症
- 妊娠しても赤ちゃんが育たず、流産や死産を何度も繰り返してしまう状態を言います。
厚生労働科学研究班(齋藤班)では流産の80%の胎児に染色体異常が認められたとされています。
不育症とされていても、偶発的に起こる染色体異常の場合が殆どで、3回以上流産を繰り返した夫婦が治療をせずに自然妊娠することも多いです。
▼不育症についてはコチラも参考にしてみて!
【初期流産】妊娠0~3ケ月が最も流産が起こりやすい時期
初期流産は12週までに起こる流産のことを言います。早期流産とも言われ、流産の90%以上がこの時期に起こっています。
初期流産の原因は赤ちゃん側に多い
初期流産の殆どの原因は赤ちゃん側にあり、約70%が染色体異常によるものです。
- 染色体異常は健康でなんの問題のない夫婦間でも一定の割合で発生
- 受精卵の段階では受精卵数の30%以上に染色体異常が起きている
流産にカウントされていない化学流産も含めると、染色体異常を持つ受精卵はもっと高頻度に発生していると考えられています。
染色体異常を持つ受精卵の殆どが、「化学流産→稽留流産→進行流産」の状態になります。
重い染色体異常を持つ受精卵の90%以上は着床しないか、着床が定着せず化学流産となります。
胎嚢が確認できた後でも、胎内で死亡しまう稽留流産となり、染色体異常を持つ受精卵は着床しても成長できず、初期流産になることが殆どです。
初期流産の母体側の要因としては、黄体機能不全や夫婦どちらかが不育症のリスク因子を持っている場合や、生活習慣に起因するものもあります。
年齢が上がると初期流産の確率は上がる
年齢が上がるほど初期流産の確率は上がっていきます。染色体異常をもつ受精卵を持つ確率は年齢が高くなるほと上がっていくためです。
アメリカのデータですが、20代では受精卵の30%くらいが染色体異常だったのが、40歳を超えると65%以上になっていき、44歳では85%以上になってしまいます。
自然流産率は30~34歳では約10%なのに対し、40歳以上では41.3%と高くなってしまうというデータもあります。※
※厚生労働省「不妊に悩む方への特定治療支援事業等のあり方に関する検討会」参考資料9母の年齢と自然流産率による
【後期流産】妊娠4か月~6ヵ月は原因の早期発見が大事
妊娠12週以降22週未満の流産を後期流産と呼びます。妊娠12週以降の流産は死産扱いになり、この時期になると死亡届も必要になります。
後期流産の確率と要因
後期流産の確率は初期流産に比べると、かなり低く全妊娠数の2%以下です。100人に2人以下ですが、決して少ない確率とは思えません。
後期流産の場合はある程度は予防が出来るものが多いので、安定期に入ったからといっても油断せず、経過を見守ることが大切です。
染色体異常の確率も30~40%ありますが、後期流産の原因が母体側にあることも少なくありません。
- 母体側の主な要因(要因は下記の他にもあります)
-
- 子宮内感染症
- 子宮筋腫
- 子宮奇形
- 絨毛膜羊膜炎
- 絨毛膜下血腫
- 子宮頸管無力症
- 過度なストレス
▼絨毛膜羊膜炎についてはコチラも参考にしてみて!
▼子宮頸管無力症についてはコチラも参考にしてみて!
初期流産は意外と多い…妊娠中期以降はストレスを避けて安静に
流産は避けることのできない偶発的なものが大半を占めています。流産の9割が妊娠初期に起こることが多く、ママが気にして気をつけていても防ぐことが出来ないものが殆どです。
せっかく授かった命を失うことは、ママやパパにとっては辛く悲しいことには変わりありません。
データ的には妊娠初期に起こる流産が圧倒的に多いですが、安定期と言われる妊娠中期にも流産が起きることはあります。
胎児側が原因で起こる防ぎようがない流産もありますが、妊娠したらママ側が気をつけることによって防げるものもあります。
症状が少量の出血やお腹の張りの場合は婦人科に相談し、仕事を休むなど安静に過ごすようにしましょう。
MARCH(マーチ)では、妊娠や子育ての先輩たちが、ためになる情報を毎日配信しています!新米ママ&パパはぜひご覧ください♪

まだデータがありません。