肌や白目が黄色く見える新生児黄疸…母乳などの原因・症状・治療法

赤ちゃんが生まれて2〜3日、少しずつおむつ替えや授乳にも慣れてきて赤ちゃんも可愛さ倍増!
- なぜ新生児の赤ちゃんに黄疸が起きるのか
- どんな時に治療が必要となるのか
- どんな治療を行うのか
- 母乳と黄疸との関係や予防方法
こちらについては是非知っておいて欲しい内容です。詳しく説明させていただきますね。
すべての赤ちゃんに新生児黄疸は起きる!
実は産まれた後のすべての赤ちゃんに黄疸は出ます。程度の差と黄疸が出る時期が正常範囲であるかによって治療が必要であるかを判断しているのです。
その判断の基準については後述していきますね。
ではなぜ産まれたばかりの赤ちゃんには黄疸がでるのか、そもそも黄疸とは何かを最初に知ってみましょう!
黄疸とはビリルビンによって皮膚や眼球が黄色く見えること!
黄疸とは、血液内のビリルビンという物質によって皮膚が黄色く見えることをいいます。
ヘモグロビンが壊れるとまず間接ビリルビンと呼ばれる水に溶けにくいビリルビンが発生します。
次に間接ビリルビンは肝臓で分解処理され、水に溶けやすい直接ビリルビンとなり胆汁となって腸管に入ります。
健康な成人では、そのほとんどが便となって体外に排泄される仕組みになっています。
新生児黄疸が深刻な場合は、うんちの色が薄い、おしっこの色が濃いなどの特徴があります。もし該当したり不安があるのであれば、交換したおむつを持参して病院で見てもらいましょう。
お腹の中にいる時の赤ちゃんのビリルビン代謝とヘモグロビン
赤ちゃんはお母さんのお腹の中にいるとき、栄養の吸収も排泄もお母さんの血液を通して行われていますよね。
ビリルビンの消化もお母さんの体に行ってもらっています。そのためにお腹の中の赤ちゃんの体では、ビリルビンの代謝の仕方が成人とは異なっていて、体内に再吸収されるようになっています。
これはお母さんの体の負担を考え、少しずつお母さんに処理してもらうためです。
そしてお腹の中では羊水の中で生活していますから、酸素が空気中より少ない状態です。
産まれたばかりの赤ちゃんの体にはたくさんの変化が起こります!
お腹の中の環境とは違って、赤ちゃんは産まれた瞬間から酸素の供給もビリルビンの代謝も、自分の体の中で行わなければいけなくなります。
今まで必要だったたくさんの量のヘモグロビンは酸素濃度の濃い胎外では必要なくなります。そのため産まれた後一気に破壊され、ビリルビンが発生します。
そのため発生したビリルビンの処理をしきれずに、生後2〜3日に黄疸となって現れます。
これはすべての赤ちゃんに起こっていることです。
正常と異常の判断はビリルビン値と黄疸の時期!
では、入院となってしまったり光線療法を受けなければいけない赤ちゃんと、そうでない赤ちゃんの違いは何でしょうか?
検査方法は、ほとんどの分娩施設でビリルビンのおおよその値(ビリルビン濃度)を経皮黄疸計を使って計測します。
経皮黄疸計はミノルタ値とも呼ばれています。ミノルタという機械を使って肌に接触させるだけで、血液中のビリルビン値をある程度予測して計測することができる機器です。
血液検査は退院前やミノルタ計測の値が高かった場合などに行います。施設では毎日赤ちゃんの検温のときに計測して、決められた基準を上回っていないかを診ています。
日数とその値の基準値の表になります。
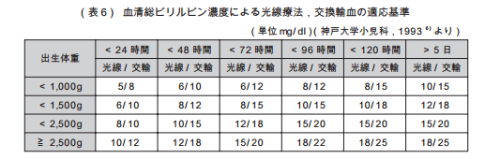
(日常臨床で遭遇したら)新生児黄疸への対応:仙台市立病院産婦人科医長 渡辺孝紀 の中のグラフを引用。
- 体重によって値が異なるのは、産まれてきた時の体重によってビリルビンの発生する量が異なるからです。
- 日数によって異なるのは、赤ちゃんの赤血球が破壊される量によってビリルビン値が異なるためです。
基準値は、障害の早期発見や黄疸の影響を考えかなり低めに設定されています。
この範囲を大きく超えたときに、検査・治療の対象となります。
光線療法はビリルビン脳症を防ぐため
光線療法という言葉を聞いたことがあるでしょうか。新生児黄疸の治療として最も多く使われている治療法です。
赤ちゃんが実際に光線療法を受けることになったというママのために、光線療法の仕組みと、なぜ黄疸を放っておいてはいけないのかをまとめました。
ビリルビン脳症は命に関わります
ビリルビン値が高いこと(高ビリルビン血症)によって黄疸がでていることは何が問題となるのでしょうか。
産まれたばかりの赤ちゃんはこの血液—脳関門もまた未熟な状態で、成人よりもビリルビン脳症を起こしやすい状態と言えます。
ビリルビンが脳内に入り込んでしまうと重症の場合では脳性マヒ(脳障害)や聴覚障害、知能障害などを引き起こしてしまう危険性があります。
さらに重症になると肺や消化管の出血を伴い死亡してしまう例があります。そのためビリルビン値が高くなるのを防ぐ必要があります。
では、光線療法とは実際にどのような治療でしょうか。
ビリルビンは光で分解される!光線療法の副作用は軽症がほとんど
ビリルビンは青色の光によって分解され、水に解けやすい状態となり、肝臓でビリルビンを排泄するのを助け、皮膚の血流を増加させてくれます。
光線療法は専用のベッドで行います。保育器で上下両方から光線を当てる場合には、目に光が入らないように、赤ちゃんの目を覆う必要があります。
光の出るマットを使用する場合は背面のみに光が当たりますので、そのまま寝かせます。
赤ちゃんの体により多くの光を当てるために、赤ちゃんは裸になります。
光線療法が始まると数時間〜1日でビリルビンの排泄量が増えてきます。
いずれも重症な副作用ではないとされていますので、安心して治療を受けましょう。
光線療法中にママが気をつけること
光線療法が始まったら、とにかく赤ちゃんが分解されたビリルビンを体の外に排泄していく必要があります。そのためには授乳がとても大切になります。
保育器でもベットでの治療でも、授乳とオムツ替えは普通に行うことが出来ます。
授乳時間が開きすぎてしまうことのないようにし、おむつかぶれを防ぐためにおむつ交換を頻回にしましょう。
交換輸血は光線療法ではビリルビン脳症を予防できない場合に行う
光線療法は、交換輸血の予防として行うと言っても良いでしょう。
交換輸血の適応となるのは次の3つです。
- 極端にビリルビン値が高い場合
- 血液の疾患がある場合
- 血液型不適合による黄疸の場合
交換輸血とは、赤ちゃんの体の中に流れている血液を抜くのと同時に新しい血液を入れる治療のことです。
光線療法よりも高度な技術が必要となり、感染やアレルギー反応、拒絶反応などのリスクがあります。
光線療法や交換輸血の治療は、それ以上にビリルビン値が上昇し脳へ障害を与えてしまうことを防ぐためのものです。
そして、黄疸はさまざまな病気の初期症状として現れることが多いため、まずビリルビン値を下げ、ほかに問題がないかを観察し、あれば原因を調べていく必要があるのです。
早い段階でビリルビン値の異常に気付き適切に処置が行われた場合は、その後の成長に関わる後遺症や脳に与える影響・障害は心配しなくて大丈夫でしょう。
光線療法を受けたから赤ちゃんに何かがある、というわけではないのですね。
治療が必要な黄疸の原因となる病気と状態
生理的な黄疸はすべての赤ちゃんに起こりますが、病的な黄疸にはどのような病気や原因があるのでしょうか。
黄疸の原因は大きく分けて肝前性、肝性、肝後性の3つです。
肝前性とは、肝臓を通る前に異常があることをいいます。つまり、血液に問題がある場合のことです。
血液の異常による黄疸(肝前性の黄疸)
- 血液型不適合
- 血液型不適合とは、赤ちゃんがお腹の中にいるときまたは分娩時にお母さんの血液と赤ちゃんの血液が混ざり、その2つの血液の型が違う場合に起こる可能性があります。
血液はそれぞれ抗体をもっていて、違う型を攻撃するつくりになっています。違う型が混ざり合い赤ちゃんの血液を攻撃してしまい、溶血を起こしてしまうと、ビリルビン値も上昇します。血液型にはABO式とRh式があります。
どちらの型が違っても不適合による溶血が起こる可能性がありますが、Rh式の不適合はより重症化しやすいため妊娠中から間接クームス試験という検査や、分娩後のグロブリン注射の治療を行う場合がほとんどです。
- 多血症
- 赤ちゃんの血液の疾患で多く見られるのが、多血症です。
多血症の原因はさまざまで、分娩のときにお母さんの血液が多量に流れ込んでしまうことや双子の場合に片方の赤ちゃんからもう片方の赤ちゃんへ血液が流れ込んでしまうこと、子宮内で低酸素状態が続くことや、妊娠糖尿病による原因もあります。
最初に説明したように、元々赤ちゃんは赤血球が多くつくられていますので、より多くの赤血球があると破壊されるときにビリルビンもより多く発生し、黄疸を引き起こします。
肝性の黄疸
肝臓に炎症を起こしていたり、先天性の代謝性疾患を持っているとビリルビンを代謝することが出来ずに黄疸がでることがあります。
- 新生児肝炎
- 原因不明の肝炎で、肝臓内に胆汁がうっ滞して黄疸が現れます。黄疸は1ヶ月以上〜6ヶ月続くことが多く、灰白色便・淡黄色便と濃黄色尿がみられます。
多くの新生児肝炎の赤ちゃんが3〜6ヶ月以内に黄疸が消失して1歳前後に肝機能が正常化しますが、肝機能障害が残ったり、黄疸が遷延する場合があります。
- ガラクトース血症
- 約5万人に1人の稀な病気です。肝臓の糖質代謝に関わる酵素の異常によってミルクや母乳に含まれる乳糖のガラクトースが体に蓄積してしまいます。
新生児早期から黄疸とともに下痢や嘔吐、哺乳力低下、低血糖によるけいれんなどが見られます。乳糖を含まない大豆乳の栄養法で治療が可能です。適切な対応が行われれば、正常の発育が期待できます。
肝後性黄疸
- 先天性胆道閉鎖症
- 胆汁を十二指腸に運ぶ胆管が生まれつき、もしくは産まれてすぐに閉塞してしまい、胆汁が排泄できなくなってしまう病気です。黄疸とともに灰白色便、濃黄色尿が見られます。
胆汁のうっ滞によって肝硬変を起こしてしまうと治療が難しいため、出来るだけ生後60日以内に胆管の閉塞を治すための外科的手術が行われます。肝硬変や肝不全をおこしてしまった場合は肝移植が必要となります。
母乳による黄疸は、母乳を続けて大丈夫です!
赤ちゃんに何の病気や異常がなくても、黄疸が長引いてしまうことがあります。その原因は母乳です。
母乳だとなぜ黄疸が長引くのでしょうか?そのまま母乳をあげていて大丈夫なのでしょうか?
完全母乳だと黄疸は長引きやすい!
完全母乳保育をしていると黄疸がでやすいとか長引きやすい、といったことを聞いたことがあるママもいらっしゃると思います。
母乳にはカロチンという栄養素が多く含まれているので、ビリルビンとは関係なく赤ちゃんの顔が黄色っぽく見えることがあります。(カロチン血症)
母乳だけを与えている赤ちゃんの多くは退院後の7〜10日目くらいから黄疸が強くなり、1ヶ月くらいまで続くことがあります。
ビリルビン脳症の話をしたばかりですが、母乳によってでている黄疸ではビリルビン脳症を起こすことはありません。それは、母乳による黄疸の原因は総ビリルビンといって脳に影響を及ぼすビリルビンとは異なるからです。
黄疸の予防には哺乳と排泄が大切!
これまで説明してきましたように、生理的な黄疸はビリルビンが上手に排泄されないことで起こります。
産まれた直後の赤ちゃんはなかなか上手におっぱいを飲んでくれなかったり、寝てばかりで授乳のタイミングがわからない、というママは多いですよね。
そのため少なくても3時間に1回は授乳するようにしましょう。
もちろん、それより頻回に泣いておっぱいをほしがる赤ちゃんもいますので、その場合は赤ちゃんが欲しがるだけ授乳するようにしましょう。
母乳の出がわるい場合や足りていない場合は、ミルクを足して赤ちゃんに必要な哺乳量を補うことが大切になります。
授乳を頻回に行えていたら、便と尿がしっかりでているかを看護師・助産師さんと確認してみてくださいね。
入院中だけではないお家に帰ってから気をつけること3つ
入院中は、看護師・助産師さんが赤ちゃんのこともママのこともしっかり見てくれているので安心ですよね。
でも、退院したら、ママが赤ちゃんのことを見ていかなくてはいけません。
退院後に何を気をつければいいでしょうか。ここでは大きく3つにまとめてみました。
赤ちゃんのうんちとおしっこの回数を観察しよう
産まれてから1ヶ月くらいまで、赤ちゃんが十分に飲めて、排泄できていることのサインは、3〜5回のうんちと、4〜10回のおしっこです。
赤ちゃんによって多少変わってきますので、だいたい入院中と同じくらいの回数の排泄があるかを毎日確認しましょう。
うんちの色を観察しましょう
胆道閉鎖症の一番の症状は白っぽいうんちがでることです。退院後は毎日うんちの回数だけでなく色も観察しましょう。
黄緑色や緑っぽいうんちは、ビリルビンが排泄されている色です。黄色っぽいうんちは母乳によって安定してきた色です。
赤ちゃんはぐったりしていませんか?
赤ちゃんの黄疸が長引いていたり、今までより強くでている気がしても赤ちゃんがよく泣き、よく飲んで、ちゃんと排泄できていれば問題ありません。
黄疸の症状が回復しないと、小さな体に負担がかかるので睡眠を長くとることで体力を回復しようとします。
よって長い時間眠っている、起きていてもぐったりしている、急に泣かなくなったなどの変化がある場合は、かかりつけの小児科に相談しましょう。
ママの観察力が一番!
赤ちゃんが入院してしまったり、光線療法を受けるために保育器に寝かされているのを見ることはとても辛いですね。
ほとんどの場合が赤ちゃんの自分の力で回復できるということ、赤ちゃんはお腹の中から出てきたことでたくさんの変化が起き、その変化に順応しようと頑張っていることがわかっていただけたでしょうか。
黄疸はその程度こそ違っても全ての赤ちゃんに起こっているんですね。